2 Justification de la recherche de la non-infériorité
3 L’impossible démonstration de l’équivalence
4 Équivalence clinique ou non-infériorité
5 Le choix du seuil de non-infériorité
5.1 Introduction
5.2 Positionnement par rapport à l’efficacité du traitement de référence
5.4 Limite en différence de risque ou en risque ratio
7 Enchainement d’évaluations en non-infériorité
8 Méthodologie, le contrôle des biais dans l’essai de non-infériorité
9 Méta-épidémiologie des essais de non-infériorité
10 Absence de différence dans un essai de différence (supériorité)
Contrairement à la conclusion à la supériorité, la décision de conclure à la non-infériorité repose sur une valeur arbitraire : le seuil de non-infériorité. À partir des mêmes données, la conclusion à la non-infériorité pourra être faite ou non en fonction du seuil choisi (Figure 3). Un seuil « tolérant » facilite l’obtention de la non-infériorité.
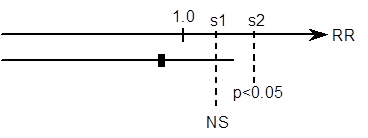
Figure 3 – En fonction de la valeur du seuil choisi, le même résultat peut conduire à un test de non-infériorité statistiquement significatif (seuil s2) ou non statistiquement significatif (seuil s1). L’obtention d’un résultat significatif demande d’accepter une plus grande perte d’efficacité.
Le choix de la limite est la principale difficulté de l’essai d’équivalence clinique. Quelle perte d’efficacité sur la mortalité justifie une chirurgie moins délabrante en cancérologie ou un traitement fibrinolytique en double bolus dans l’infarctus du myocarde à la place d’une perfusion de 90 minutes ? Le plus souvent le choix est arbitraire, reflète une échelle de valeurs, et conduit à des seuils parfois discutables. Ainsi la littérature contient plusieurs exemples dans lesquels la valeur de la limite de non-infériorité s’avère très tolérante et pour le moins discutable. Même si un essai conclut de façon statistiquement significative à la non-infériorité d’un nouveau traitement, il est tout à fait possible de rejeter cette conclusion si l’on considère que le seuil utilisé était trop tolérant. Contrairement au résultat d’un test statistique de différence qui ne peut être remis en cause (zéro est zéro, sans discussion possible).
Dans un essai comparant une héparine de bas poids moléculaire (HBPM) à une héparine non fractionnée (HNF), le traitement de référence, dans le traitement des thromboses veineuses profondes symptomatiques. La fréquence du critère de jugement (récidives thromboemboliques) attendu sous HNF était de 7 à 8%. La limite a été fixée à 5% en termes de différence absolue, ce qui signifiait que l’HBPM allait être déclarée équivalente tant qu’elle n’entrainerait pas une fréquence de récidive de 12 à 13%. Cette limite absolue de 5% correspond en fait, à une augmentation relative de 66% de la fréquence attendue dans le groupe HNF. Ainsi les investigateurs étaient prêts à accepter que le nouveau traitement puisse multiplier par 1,66 la fréquence des récidives, parmi lesquelles figure l’embolie pulmonaire. Un autre argument suggère que cette limite absolue de 5% est exagérée. L’HNF entraîne une réduction absolue de l’ordre de 13% par rapport au placebo. Avec la limite de 5%, on accepte une perte de plus d’un tiers (38%) du bénéfice apporté par l’HNF. Heureusement, le résultat de l’essai conduit à un intervalle de confiance dont la borne supérieure est inférieure à cette limite (1,07).